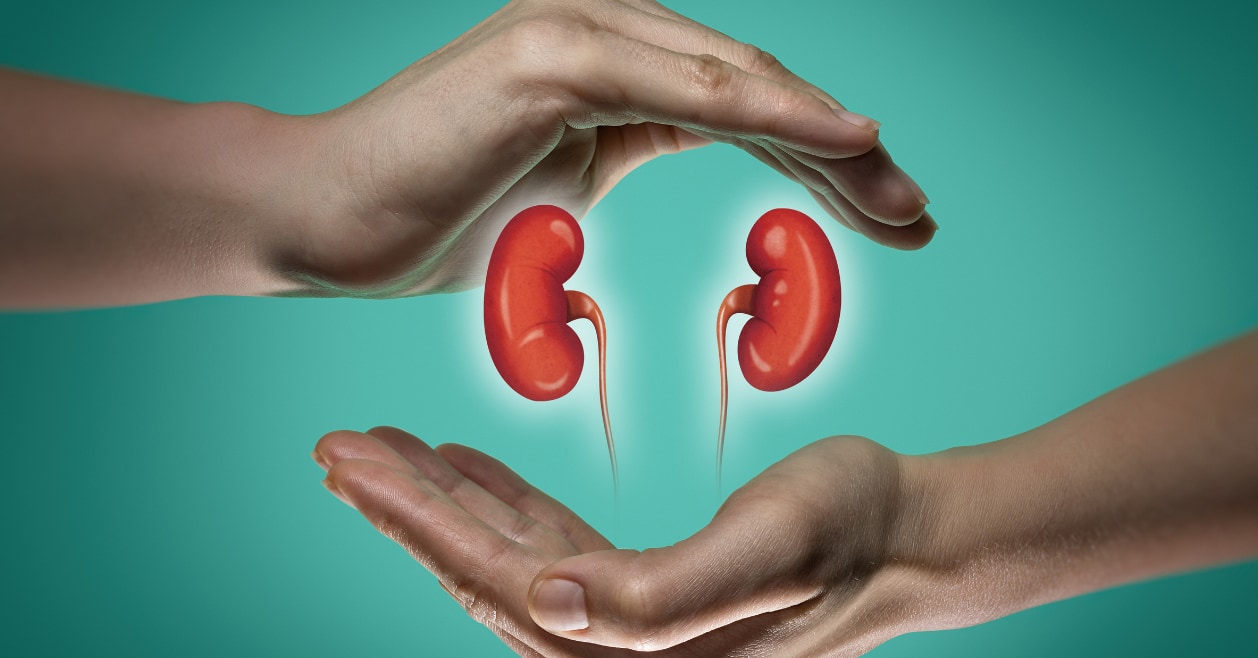
なぜ「血液型」が腎臓移植の壁になるのか?「ユニバーサル腎臓」という新アプローチ
腎臓移植においては、ドナーとレシピエントの血液型が適合していないと、体の免疫システムが腎臓を異物とみなして攻撃し、拒絶反応が起こることがあります。
これは、血液型を決める「抗原」と呼ばれる分子が腎臓の血管や細胞の表面に存在し、それをレシピエントの免疫が標的にしてしまうためです。
特にO型の患者さんは、原則としてO型の腎臓が適合します(特別な前処置がない場合)。
ところがO型腎臓は、A型やB型の患者さんにも使えるため、移植を待つO型患者の間で慢性的な不足が生じています。
とはいえ、現代では血液型が適合していなくても移植は可能(ABO血液型不適合移植)です。
ただし、レシピエントの体から拒絶反応のもとになる抗体を減らす特殊な治療や、強力な免疫抑制剤の投与が必要でした。
この過程は、感染症や出血、さらには高い医療コストといったリスクを伴い、また準備に長い時間を要するため、臓器が提供されてもタイミングによっては移植が難しくなる場合もありました。
こうした従来の「レシピエント中心」のやり方に対して、今回の研究が打ち出したのは「ドナー側の臓器そのものをO型化する」という新しい発想です。
UBCの研究チームは、A型腎臓に存在するA型特有の糖鎖(抗原)を、特殊な酵素で分子レベルから切り取り、O型と同じ状態に変換することに成功しました。
この酵素は、まるで分子のハサミのようにA型の目印だけを選んで取り除きます。
たとえるなら赤い車の塗装を剥がして、中立な下地が現れるようなものです。
この方法なら、レシピエントの免疫が腎臓を異物と認識しにくくなり、受け手の体に大きな負担をかけずに移植ができる可能性が開けてきます。
さらに、脳死ドナーからの臓器提供にも迅速に対応できるという点で、これまでにない大きなメリットがあります。





























![シルバーバック かわいい海の生きもの CUBE 2X2 キューブ ツーバイツー|海の生き物デザイン 立体パズル スピードキューブ 5cm 子ども〜大人向け 知育 ギフトに最適 ([バラエティ])](https://m.media-amazon.com/images/I/41EJOOLgGXL._SL500_.jpg)



![エレコム USB充電器 USB コンセント 合計12W (5V/2.4A) 2ポート USB-A コンパクト 折りたたみ式プラグ [iPhone15、Androidなど各種対応] ホワイト EC-AC3912WH](https://m.media-amazon.com/images/I/21emOsA18NL._SL500_.jpg)